Qu’est-ce qu’une cataracte ?
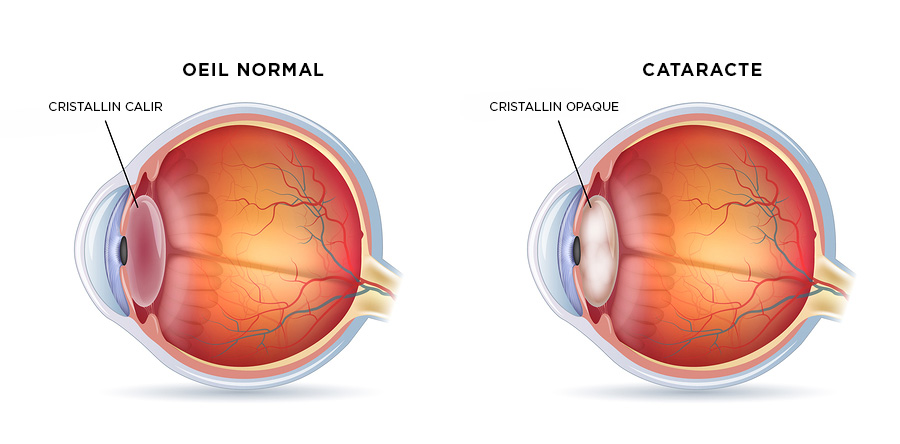
Le cristallin est une petite loupe normalement transparente, située derrière la pupille et qui peut s’opacifier progressivement pour diverses raisons (âge, traumatisme, inflammation, etc…). C’est la cataracte. Le cristallin joue un rôle dans l’équilibre optique de l’œil ; il permet à la lumière d’atteindre les structures nécessaires à la perception de l’image : la rétine, le nerf optique.
Pourquoi et quand opérer la cataracte ?
Lorsque l’opacification du cristallin, c’est-à-dire la cataracte, devient une gêne à la vision pour les activités journalières ou professionnelles, l’opération de la cataracte permet d’améliorer la vision (à condition qu’il n’y ait pas une autre pathologie comme par exemple une maladie du nerf optique ou de la rétine qui pourrait éventuellement passer inaperçue avant l’intervention).
Comment se déroule l’intervention chirurgicale de la cataracte ?
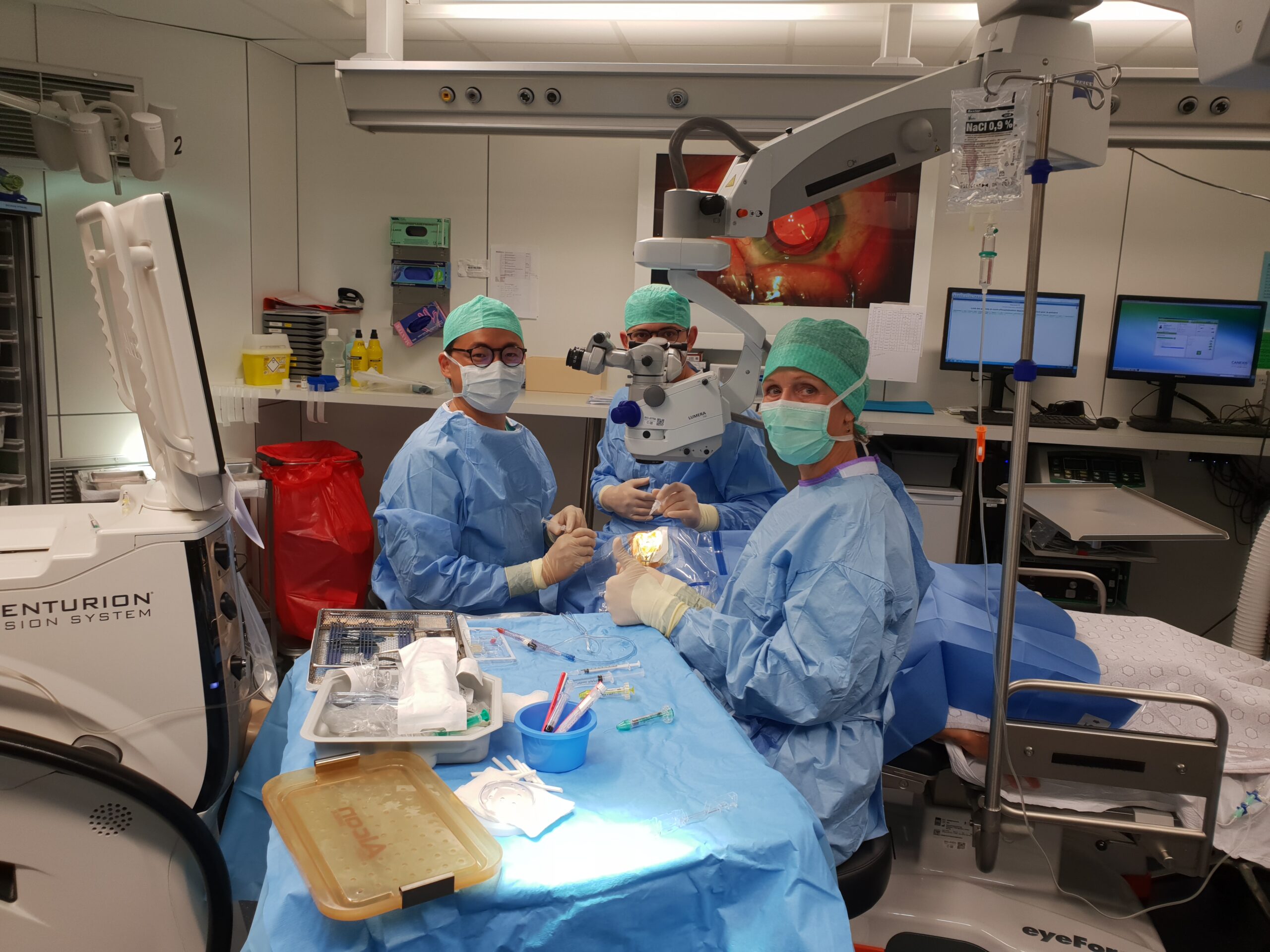
L’intervention de la cataracte représente un geste chirurgical ophtalmologique précis ; elle consiste à remplacer le contenu opaque du cristallin par un implant transparent. Le patient est installé sur le dos en salle d’opération, dans un milieu où tout sera mis en œuvre afin de travailler dans des conditions stériles. L’intervention de la cataracte se déroule sous un microscope.
Où se déroule l’opération de la cataracte et sous quelle anesthésie?
L’opération de la cataracte est réalisée en chirurgie de jour (séjour bref ne dépassant pas une journée). Différents types d’anesthésies peuvent être pratiqués, la majorité du temps ce sera une anesthésie locale avec des gouttes accompagnée d’une sédation. Les deux extrêmes étant soit une anesthésie générale soit une anesthésie locale par instillation de gouttes dans l’œil. Le choix de l’anesthésie dépend de l’ophtalmologue, en tenant compte si possible des souhaits du patient. Toute anesthésie présente en elle-même un risque, c’est pourquoi l’anesthésie locale par gouttes est la plus pratiquée.
Technique opératoire de la cataracte
Durant l’intervention de la cataracte, le contenu du cristallin est fragmenté par les ultrasons (phakoémulsification) et aspiré avant d’être remplacé par l’implant. Les incisions sont le plus souvent auto-étanches mais doivent parfois êtres suturées. En cas de difficultés techniques, l’incision peut être élargie et la technique adoptée au cas particulier, jusqu’à l’absence de possibilité de poser un implant dans le même temps opératoire. Cette situation est, cependant, très rare. La pose de l’implant ne peut pas garantir que les lunettes ne seront pas nécessaires par la suite.
Evolution postopératoire habituelle après une opération de la cataracte
Un traitement local par des collyres ou des pommades est instauré dans les suites de l’intervention pendant un certain temps. Des verres ou un changement de verres sont à prévoir.
Pendant cette période postopératoire le patient peut mener une vie normale (lecture, travaux de bureau, télévision, etc.) avec néanmoins quelques exceptions :
- l’œil devra être protégé des agents infectieux pendant la période de cicatrisation,
- la conduite d’un véhicule ne sera autorisée qu’après une récupération visuelle suffisante et en accord avec l’ophtalmologue,
- il faudra éviter de soulever des choses trop lourdes, de manipuler des instruments dangereux,
- il faudra aussi évidemment éviter de se frotter les yeux ou de risquer de recevoir
Source : SFO
Quelles sont les principales complications de l’opération de la cataracte ?
Bien que cette intervention chirurgicale soit parfaitement standardisée et suivie le plus souvent d’excellents résultats, elle n’échappe pas à la règle générale selon laquelle il n’ya pas de chirurgie sans risques. Des complications immédiates ou (très) retardées peuvent survenir).
Les complications sévères de la chirurgie de la cataracte sont très rares. Elles peuvent nécessiter une ou des réinterventions ou parfois exceptionnellement aboutir à la perte de la vision de l’œil opéré, voir à la perte de l’œil lui-même.
Les principales complications graves sont : les infections, les hémorragies intraoculaires, un œdème de la cornée ou de la rétine centrale, une hypertension oculaire importante, un décollement de la rétine ou l’aggravation d’une pathologie préexistante, la rupture de la capsule cristallinienne, voire la chute du cristallin dans le vitré (portion plus profonde du globe oculaire) nécessitant alors une ou plusieurs réinterventions.
D’autres complications moins sévères, peuvent survenir, à savoir une cicatrisation imparfaite, un hématome transitoire du blanc de l’œil ou de la paupière, une allergie aux traitements locaux, la perception de mouches volantes, une sensibilité plus importante à la lumière, de petites inflammations de l’œil, une augmentation de la pression oculaire, une déformation de la cornée (astigmatisme)…
FAQ
1- Comment se déroule l’opération de la cataracte ?
L’intervention se fait en ambulatoire dans la majorité des cas : micro‑incision cornéenne, ouverture contrôlée de la capsule du cristallin, phaco‑émulsification par ultrasons (le cristallin opacifié est fragmenté puis aspiré) et pose d’un implant intraoculaire dans le sac capsulaire. Une assistance par laser femtoseconde peut être utilisée selon les centres. Des collyres antibiotique/anti‑inflammatoire sont administrés en fin de geste.
2- Quel est le parcours d’un patient opéré ?
- Avant : consultation, biométrie, choix d’implant, consentement, consignes (gouttes, jeûne/anesthésie).
- Jour J : accueil, préparation stérile, anesthésie locale (gouttes ou loco‑régionale) ± sédation légère, intervention, collation, sortie accompagnée.
- Après : collyres pendant plusieurs semaines, contrôle précoce (24–72 h) puis à 3–4 semaines. Ajustement de la correction optique quand la vision est stabilisée.
3- Quelle convalescence après l’opération ?
- J0–J2 : gêne, picotements, vision fluctuante possibles.
- Semaine 1 : amélioration progressive ; poursuivre les collyres ; éviter efforts et eau dans l’œil.
- Semaine 2–4 : reprise graduelle des activités ; contrôle médical.
- Stabilisation : en général autour d’1 mois (parfois jusqu’à 2–3).
4- Est‑ce qu’on voit mieux après l’intervention ?
- Oui, le plus souvent dès le lendemain, avec une amélioration qui se poursuit sur quelques jours/semaines. Les couleurs paraissent plus vives. La mesure « définitive » de l’acuité et l’ordonnance de lunettes se font généralement quand l’œil est stabilisé (≈ 4–6 semaines).
5- Quelle est la « meilleure » opération / le meilleur implant ?
Le « meilleur » choix dépend de votre œil et de vos besoins :
- Monofocal : excellente vision à une distance (souvent loin) ; lunettes pour la lecture.
- Torique : corrige l’astigmatisme.
- Multifocal/EDOF : vise une autonomie lunettes (loin + près/intermédiaire) au prix de compromis (halos, contraste selon cas).
Décision conjointe avec votre chirurgien après biométrie et discussion de vos activités (lecture, ordinateur, conduite, etc.).
6- Qu’est‑ce qu’il ne faut pas faire après l’opération ?
- Ne pas se frotter l’œil ni appuyer dessus.
- Éviter piscine, sauna, eau dans l’œil (douche tête en arrière), maquillage oculaire pendant ~2 semaines.
- Pas d’efforts violents, de port de charges lourdes ou sports de contact pendant ~3 semaines.
- Limiter les environnements poussiéreux/irritants.
7- Quand puis‑je conduire ? voyager en voiture ?
Attendez que la vision de l’œil opéré soit stable et que votre chirurgien vous y autorise. En pratique, beaucoup de patients reprennent la conduite après ~1 semaine si la vision et les critères légaux sont satisfaits. Comme passager, trajets courts possibles dès que vous êtes à l’aise.
8- Sport, marche, vélo ?
- Marche : possible dès J1–J2, sans se fatiguer.
- Vélo doux : après quelques jours si vous êtes à l’aise, casque recommandé.
- Sports intenses/contact : attendre ~3 semaines (ou avis spécifique).
9- Douche, shampoing, coiffeur ?
- Douche : dès le lendemain en évitant l’eau/savon dans l’œil (tête en arrière).
- Se laver les cheveux / coiffeur : généralement après 3 jours, avec prudence (protéger l’œil).
10- Écrans & télévision ?
Autorisé si confortable ; commencez par de courtes séances, augmentez progressivement. Privilégier des pauses régulières et des larmes artificielles si sécheresse.
11- Comment est‑on endormi ? Est‑ce douloureux ?
Le plus souvent anesthésie locale (gouttes topiques ± injection loco‑régionale) avec sédation légère. La chirurgie est indolore ; une pression ou un tiraillement peuvent être ressentis.
12- Douleur après l’opération — combien de temps ?
Habituellement une gêne légère 24–48 h. Une douleur importante ou persistante n’est pas normale : contactez rapidement votre chirurgien.
13- Problèmes les plus courants ?
- Sécheresse oculaire, halos/éblouissements transitoires.
- Capsulophimosis / opacification secondaire (souvent traitable par capsulotomie laser YAG en consultation).
- Infection (endophtalmie), décollement de rétine : rares mais graves ; urgence si douleur, baisse rapide de vision, rougeur ou sécrétions.
14- Vais‑je porter des lunettes après ?
Selon l’implant choisi et votre œil, des lunettes peuvent rester nécessaires (lecture/proche notamment avec un implant monofocal). Les implants multifocaux/EDOF visent à réduire la dépendance, avec des compromis.
15- Quand changer / faire mes nouvelles lunettes ?
En général, on attend la stabilisation de l’œil : souvent 4–6 semaines après l’intervention (parfois plus selon le cas et si l’autre œil doit être opéré).
16- Comment dormir ? Quelles positions éviter ?
- Dormez sur le côté opposé à l’œil opéré si possible la première semaine.
- Utilisez le bouclier de protection la nuit si prescrit.
- Évitez de vous appuyer sur l’œil ou de dormir « face contre l’oreiller » au début.
17- Se baisser / faire le ménage ?
Évitez de vous pencher longtemps tête en bas et le port de charges lourdes pendant ~1–2 semaines. Privilégiez des tâches légères (cuisine simple, vaisselle) selon votre forme.
18- Puis‑je rester seul(e) après l’opération ?
Il est conseillé d’être accompagné(e) le jour J et la première nuit si possible. Ensuite, adaptez selon votre confort, avec un téléphone à portée et les numéros utiles.
CONTACT
Vous voulez prendre un rendez-vous ? Vous pouvez soit téléphoner sur un des 4 sites via le bouton ci-dessous, soit prendre rendez-vous directement online dans la section Contact, ou encore m’envoyer un message dans la section Contact
Les secrétaires d’ophtalmologie et l’équipe du Docteur Qin sont disponibles pour répondre à toutes vos questions, et à toutes vos demandes d’information afin d’effectuer le meilleur choix. Je me ferai un plaisir de vous accueillir sur un des 4 sites.